El síndrome de dolor miofascial (MPS) en región cervical posterior y dorsal alta, lo que el artículo denomina nape dorsal MPS, se entiende clínicamente como un cuadro de dolor y disfunción motora cuyo “núcleo” diagnóstico y terapéutico son los puntos gatillo (trigger points): zonas hiperirritables dentro de una banda tensa muscular que reproducen dolor local y referido al palpar. En la práctica, afecta con frecuencia a musculatura como trapecio superior y elevador de la escápula, y suele asociarse a sobreuso, posturas mantenidas o microtrauma repetido.
La revisión de Zhang y et al. (Front Med. 2025) que comentamos intenta responder una pregunta muy concreta: si la acupuntura combinada (punción en acupuntos/Ashi/trigger points, manual o electroacupuntura, más al menos un adyuvante como moxibustión, ventosas o masaje) ofrece ventajas frente a controles “no combinados”. Para ello, los autores buscaron en bases occidentales y chinas, e incluyeron 21 ensayos aleatorizados con 1.630 pacientes (819 intervención, 811 control).
El primer punto pedagógico (y decisivo para interpretar bien el trabajo) es que el grupo control no es uniforme: puede ser fármacos, ejercicio… o acupuntura simple. Esto cambia radicalmente el significado de un metaanálisis global, porque mezcla dos preguntas distintas. No es lo mismo comparar “acupuntura combinada vs tratamiento convencional sin agujas” (donde el contraste suele ser mayor) que comparar “acupuntura combinada vs acupuntura simple” (donde el control es similar y activo y la diferencia esperable es menor). Cuando se juntan ambos escenarios en el mismo cómputo, el efecto medio puede volverse difícil de interpretar: a veces se agranda por comparaciones contra controles no-acupuntura y a veces se “aplana” por comparaciones contra acupuntura simple. Esta es una de las razones por las que, en medicina basada en evidencia, un resultado “no significativo” no puede leerse automáticamente como “no funciona”: puede significar que dos intervenciones comparadas funcionan parecidas dentro del diseño disponible.
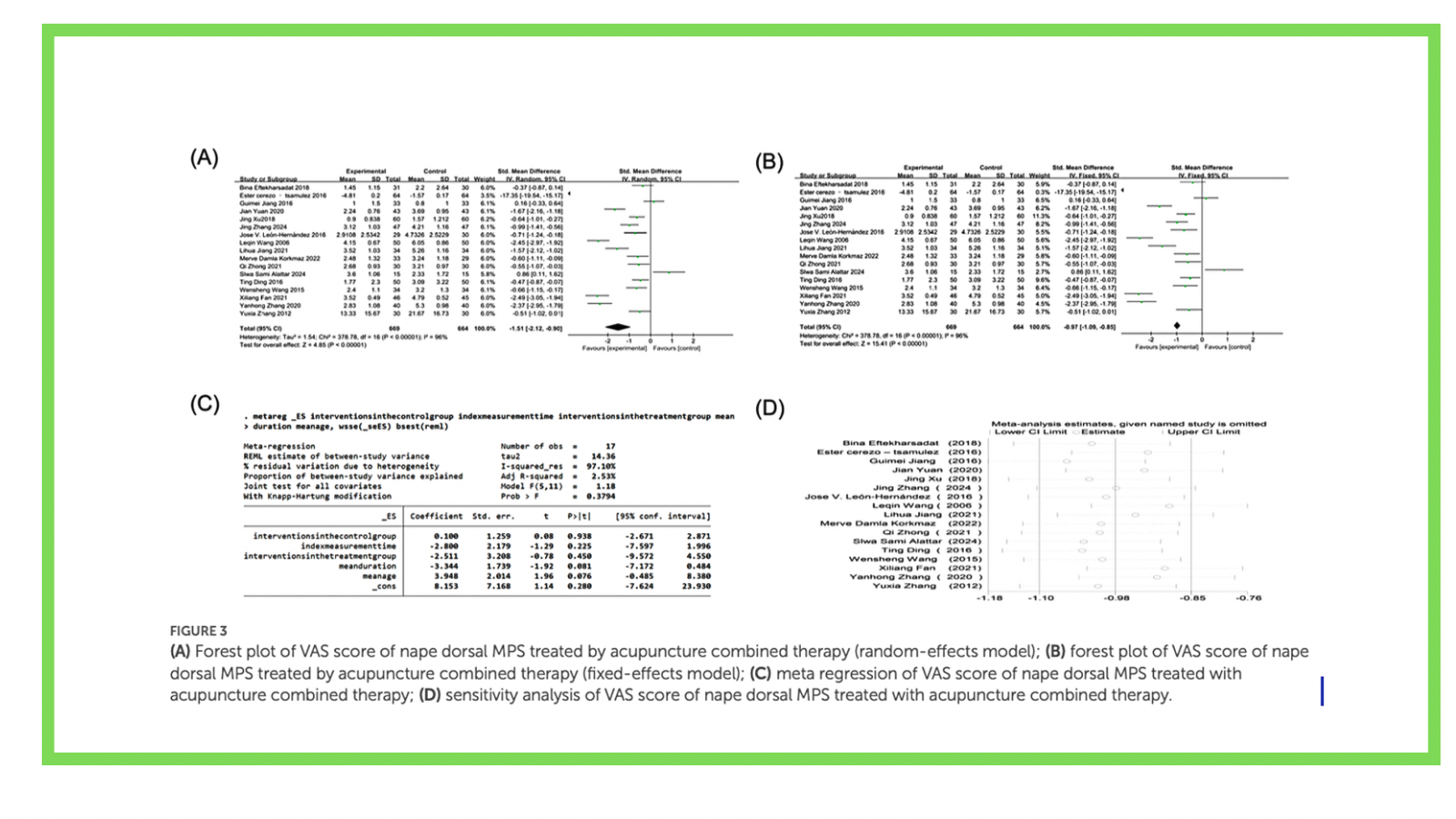
En dolor, el desenlace principal fue VAS. De 18 estudios que lo reportaban, 17 entraron en el metaanálisis y se usó SMD porque no todos medían el dolor con la misma escala/unidad. El resultado con modelo de efectos aleatorios (apropiado cuando la heterogeneidad es alta) favoreció a la terapia combinada: SMD -1.51 (IC95% -2.12 a -0.90; p<0.00001). En términos de magnitud, un SMD alrededor de -1 es un efecto grande, lo que a primera vista llamaría mucho la atención. Sin embargo, aquí entra el segundo gran bloque pedagógico: la heterogeneidad extrema (I²=96%). Esto indica que los estudios no están estimando un único efecto “estable”, sino una gama de efectos muy diferentes entre sí (por técnica, cointervenciones, intensidad, población, definición de MPS, tiempo de evaluación, comparador, etc.). Los autores intentaron explicarla con meta-regresión y subgrupos; detectaron señales tentativas (curso más largo podría reducir efecto; mayor edad podría aumentarlo), pero sin capacidad real para “resolver” el origen por tamaño y calidad de datos. Y aquí llega el dato que, bien explicado, evita lecturas simplistas: para VAS detectan posible sesgo de publicación (asimetría en funnel plot y Egger/Begg significativos). Aplican trim-and-fill y, al imputar estudios hipotéticamente ausentes, el efecto ajustado pierde significación estadística, por lo que concluyen que el resultado de VAS es frágil ante ese sesgo. El mensaje correcto no es “queda demostrado que no sirve”, sino que la magnitud del efecto en dolor es incierta: con heterogeneidad tan alta y con señales de small-study effects, la estimación puede estar inflada. En dolor subjetivo, esto es especialmente frecuente: estudios pequeños tienden a mostrar efectos más extremos, y si los negativos se publican menos, el promedio se desplaza artificialmente hacia un beneficio mayor. En cambio, el outcome “clínico” más estable del artículo es la tasa de eficacia clínica (clinical effective rate), reportada en 12 ensayos, con heterogeneidad baja (I²=25%) y modelo de efectos fijos: RR 1.15 (IC95% 1.10 a 1.20; p<0.00001). Esto sugiere una mejora relativa modesta pero consistente. Además, aunque también encuentran asimetría, tras trim-and-fill la dirección y significación se mantienen, lo que los autores interpretan como mayor robustez que VAS. Aquí conviene otro matiz: “tasa de eficacia” suele depender de criterios internos de cada ensayo (categorías de mejoría), por lo que es estadísticamente más estable, pero no necesariamente más objetivo; aun así, que se mantenga tras ajustes es un punto a favor en consistencia. El artículo también reporta mejoras en discapacidad y dolor presente. En NDI, el subgrupo con edad media >35 años mostró un descenso mayor (MD -7.39), y en PRI/PPI se observan reducciones significativas en distintos modelos (con la habitual diferencia de precisión entre efectos fijos y aleatorios). En discapacidad (Oswestry), el efecto aparece como pequeño y cercano al umbral de significación según modelo, y más consistente en el análisis de efectos fijos.
La conclusión práctica, integrando lo pedagógico, es la siguiente: esta revisión sugiere que los protocolos de acupuntura combinada pueden aportar beneficios en MPS cervical/dorsal, especialmente en medidas globales de respuesta clínica, pero la magnitud del efecto sobre dolor (VAS) es inestable por heterogeneidad y por señales de sesgo de publicación. Además, el hecho de que algunos ensayos comparen contra acupuntura simple implica que, si en ciertos subanálisis no emergen diferencias grandes, eso no autoriza el salto fácil de “no funciona”; puede significar que el control también es similar y activo y que el valor añadido del “combinado” sobre la aguja sola es más modesto o depende de perfil de paciente, dosis y cointervención concreta. Esa es, precisamente, la lectura madura de la evidencia: no quedarse en el titular de “significativo/no significativo”, sino entender qué pregunta responde realmente cada comparador y cuánta confianza merece el tamaño del efecto cuando aparecen señales de publicación selectiva.
Referencia
Zhang Y, Zhang P, Liu J. Acupuncture combined therapy for the treatment of nape dorsal myofascial pain syndrome: meta-analysis, systematic evaluation, and GRADE evaluation. Front Med (Lausanne). 2025 Dec 11;12:1678696. doi: 10.3389/fmed.2025.1678696. PMID: 41458509; PMCID: PMC12738958.
 Fuente
Fuente Dr. Beltran Carrillo
Dr. Beltran Carrillo





