La cefalea tensional (tension-type headache, TTH) es el tipo de cefalea primaria más frecuente. Se describe como un dolor bilateral, opresivo, no pulsátil y de intensidad leve a moderada, que típicamente no se acompaña de náuseas importantes y no empeora con la actividad física rutinaria. Su impacto no es trivial: además del dolor, condiciona discapacidad, reduce productividad y afecta calidad de vida.
El artículo de Lin PT et al. (J Oral Facial Pain Headache. 2025) evaluó específicamente acupuntura manual en adultos con TTH, comparada exclusivamente contra acupuntura simulada (sham), incluyendo ensayos aleatorizados publicados entre 2000 y 2022. La búsqueda se realizó en PubMed, EMBASE y Cochrane Library hasta agosto de 2024, con protocolo registrado en PROSPERO (CRD42024602270). En total, se incluyeron 6 RCTs (927 pacientes), con intervenciones de 6 a 20 sesiones (20–30 minutos). Los controles “sham” no fueron homogéneos: algunos emplearon punción superficial en no-acupuntos evitando deqi/trigger points, y otros usaron agujas no penetrantes incluso en localizaciones coincidentes con acupuntos.
Aquí es clave entender qué implica comparar contra “sham”. En farmacología, un placebo ideal es inerte. En acupuntura, muchos “sham” no son fisiológicamente neutros: estimulan mecanorreceptores cutáneos, generan aferencias sensoriales y pueden activar circuitos de analgesia contextual (expectativas, ritual terapéutico). Un ejemplo muy ilustrativo es el ensayo de Maeda et al. (Rewiring the primary somatosensory cortex in carpal tunnel syndrome with acupuncture. Brain. 2017 Apr 1;140(4):914-927. doi: 10.1093/brain/awx015.) sobre neuroimagen de acupuntura en síndrome del túnel carpiano: tanto la acupuntura real como la simulada redujeron síntomas, pero la real mostró superioridad en medidas objetivas (conducción nerviosa y cambios neuroplásticos en corteza somatosensorial primaria), mientras que el sham puede modular con más facilidad circuitos tipo placebo y aun así mejorar autoinforme. Este matiz ayuda a interpretar por qué, cuando un metaanálisis “no encuentra diferencias” frente a sham, la conclusión razonable no es “no funciona”, sino con frecuencia “la comparación es exigente porque el control también hace cosas”.
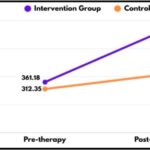
Los desenlaces principales del metaanálisis fueron frecuencia de cefalea (días/mes), intensidad (VAS/NRS), consumo de analgésicos y proporción de respondedores con mejoría ≥50%. Para variables continuas usaron SMD (diferencia de medias estandarizada) y para dicotómicas OR (odds ratio), siempre con intervalos de confianza al 95%. En términos prácticos, la SMD expresa el tamaño del efecto en “unidades de desviación estándar”: alrededor de 0,2 suele considerarse pequeño, 0,5 moderado y 0,8 grande (orientativo, no una ley). El OR compara probabilidades relativas de respuesta; un OR=1 implica igualdad; >1 favorece acupuntura; <1 favorece control. En frecuencia de cefalea, no hubo diferencias estadísticamente significativas entre acupuntura real y acupuntura simulada (sham) ni al final del tratamiento (SMD = -0,81; IC95% -1,74 a 0,12; p=0,09) ni dentro de las 12 semanas posteriores (SMD = -1,12; IC95% -2,76 a 0,52; p=0,18). Sin embargo, en el punto de seguimiento a 6 semanas post-tratamiento sí apareció una diferencia significativa, aunque pequeña, a favor de la acupuntura: SMD = -0,23 (IC95% -0,43 a -0,03; p=0,03). Esto sugiere un posible efecto dependiente del tiempo, pero con incertidumbre por el número limitado de estudios y por la variabilidad entre ensayos. Donde el resultado es más consistente es en el desenlace de respuesta clínica ≥50%: en dos estudios, la acupuntura real mostró mayores probabilidades de lograr esa mejoría que la acupuntura simulada, con OR = 1,85 (IC95% 1,34 a 2,57; p=0,0002). Este efecto puede ser clínicamente relevante, pero para valorar “cuánto” aporta en la práctica conviene traducirlo a efectos absolutos (algo que el OR por sí solo no da). Por ejemplo, si con la acupuntura simulada el 30% alcanzara ≥50% de mejoría, un OR ≈1,85 podría corresponder aproximadamente a que con acupuntura lo logre en torno al 44% (una ganancia absoluta cercana a 14 puntos); si el control fuera 20%, el incremento absoluto sería menor. La idea es que el mismo OR puede “sentirse” más o menos importante dependiendo del punto de partida. El análisis por “dosis” de tratamiento fue especialmente informativo: cuando el tratamiento duró más de un mes o superó 10 sesiones, la acupuntura mostró una reducción significativa del dolor frente a sham (SMD = -0,32; IC95% -0,56 a -0,09; p=0,006). En cambio, con menos sesiones o menor duración, la diferencia no emergió. Este patrón es coherente con una lectura clínica prudente: si se plantea acupuntura para TTH, el ensayo “justo” no es de pocas sesiones, sino con un mínimo de intensidad terapéutica. En síntesis, este metaanálisis no apoya una superioridad robusta y uniforme de la acupuntura real frente a acupuntura simulada (no inerte) en todos los desenlaces y tiempos, pero sí encuentra señales consistentes en dos puntos clínicamente interesantes: aumento de respondedores con mejoría ≥50% y mejor rendimiento cuando se supera un umbral razonable de sesiones/duración. La ausencia de diferencias en varios parámetros no debe interpretarse automáticamente como ausencia de eficacia, porque el sham en acupuntura puede ser activo; más bien sugiere que, en TTH, la pregunta relevante es cuánto valor añadido aporta la acupuntura “completa” frente a un control procedimental con efectos propios, y bajo qué dosis terapéutica y condiciones ese valor añadido se vuelve clínicamente perceptible. Referencia: Lin PT, Su SY, Shih CL. The efficacy of acupuncture for tension-type headache: a systematic review and meta-analysis of randomized controlled trials. J Oral Facial Pain Headache. 2025 Dec;39(4):60-69. doi: 10.22514/jofph.2025.067. Epub 2025 Dec 12. PMID: 41436106; PMCID: PMC12727187.
 Fuente
Fuente Dr. Beltran Carrillo
Dr. Beltran Carrillo