El dolor óseo inducido por cáncer (CIBP) es una de las complicaciones más incapacitantes en fases avanzadas de enfermedad, especialmente cuando existen metástasis óseas. Suele combinar dolor basal persistente con episodios de dolor irruptivo y se sostiene por mecanismos nociceptivos y neuropáticos, con participación de sensibilización central, neuroinflamación y cambios del microambiente tumoral óseo. En la práctica, el manejo es multimodal y pivota sobre la escalera analgésica de la OMS (opioides y coadyuvantes), a la vez que se intenta reducir el peaje de efectos adversos como náuseas/vómitos y estreñimiento. En ese marco, la acupuntura se propone como adyuvante capaz de mejorar analgesia y tolerancia, pero existe una dificultad real: “acupuntura” no es una intervención única, sino un conjunto de modalidades y combinaciones.
Este artículo de Wang X et al. (J Pain Res. 2025) aborda justamente ese problema con un network meta-analysis (NMA): en lugar de comparar solo “acupuntura vs control”, intenta ordenar varias técnicas entre sí usando tanto evidencia directa (ensayos que comparan A vs B) como indirecta (si A se comparó con C y B con C, el NMA puede estimar A vs B aunque no haya un ensayo directo). Los autores registran el protocolo en PROSPERO y buscan RCTs en bases en inglés y en chino, además de registro de ensayos y revisión de bibliografía previa.
Se incluyeron 22 RCTs con 1.738 pacientes, todos realizados y publicados en China. Las intervenciones se modelaron como “nodos” separados: acupuntura manual (MA), electroacupuntura (EA), moxibustión (MOX), inyección en acupunto (AI), catgut embedding (ACE), terapia de parche auricular (AP), aguja tipo chincheta (TN) y estimulación eléctrica transcutánea de acupuntos (TEAS), además de combinaciones como EA+AP o MA+MOX. El comparador fue analgesia convencional según escalera OMS, fundamentalmente opioides, a la que se añadía o no la intervención de acupuntura.
El desenlace principal fue la “tasa de efectividad clínica”, definida de forma amplia: o bien una reducción ≥50% del dolor en EVA/NRS, o bien una mejoría subjetiva “marcada” (dolor tolerable, sueño no interrumpido y mantenimiento de actividades). Este punto es clave para entender la relevancia clínica del artículo: la definición incorpora un umbral (≥50%) que, conceptualmente, es una mejoría importante, pero también permite una vía menos cuantitativa (“mejoría significativa” por criterios clínicos), lo que facilita que distintos ensayos entren en el mismo outcome a costa de perder precisión y comparabilidad fina. Dicho de forma práctica, aquí el NMA no está estimando “cuántos puntos baja el dolor”, sino “cuánta gente entra en una categoría de respuesta”.
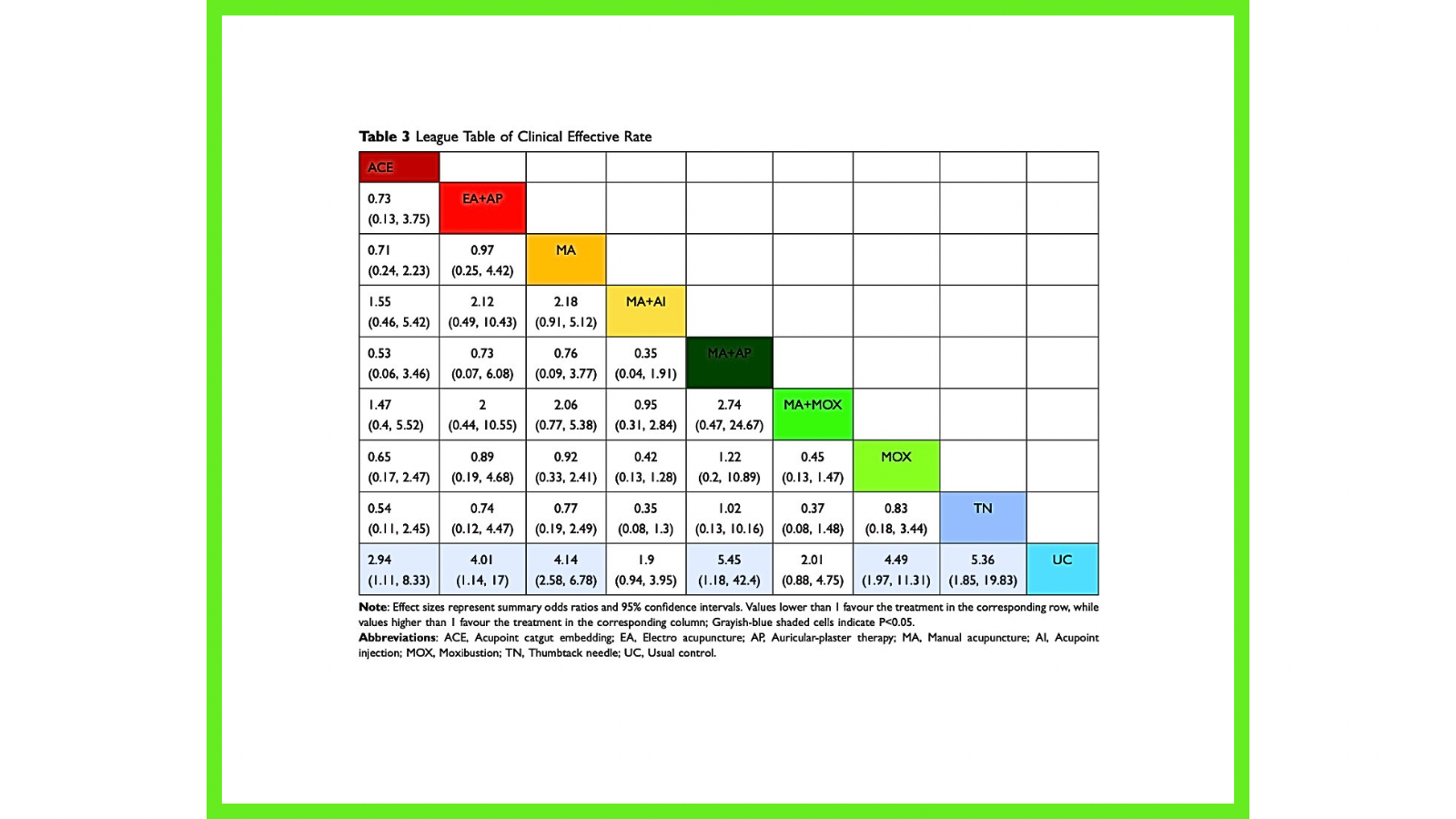
En el análisis de red, 20 estudios aportaron la tasa de efectividad clínica y construyeron un grafo con 9 nodos y 8 comparaciones directas, siendo MA la modalidad con más volumen de evidencia y con mayor frecuencia de comparación directa frente al control. En las comparaciones frente a control, varias modalidades se asociaron con mejores tasas de respuesta: ACE (OR=0.34; IC95% 0.12 a 0.90), EA+AP (OR=0.25; IC95% 0.06 a 0.87), MA (OR=0.24; IC95% 0.15 a 0.39), MA+AP (OR=0.18; IC95% 0.02 a 0.85) y MOX (OR=0.22; IC95% 0.09 a 0.51), con diferencias estadísticamente significativas. El ranking por SUCRA para este desenlace se ordenó, en descendente, como TN > MA+AP > MOX > MA > EA+AP > ACE > MA+MOX > MA+AI > control.
Aquí conviene aclarar una duda habitual: SUCRA no significa “más eficacia” como un dato absoluto, sino un indicador de ranking probabilístico dentro de la red. Un SUCRA alto implica que, dadas las estimaciones del modelo, esa intervención tiene mayor probabilidad de situarse entre las mejores posiciones (más cerca del “top”) frente al conjunto de alternativas comparadas; no garantiza que sea clínicamente superior por un margen grande, ni que la diferencia con la segunda sea relevante, ni que la evidencia sea robusta si el nodo tiene pocos estudios. Por eso, lo correcto es leer SUCRA como “probabilidad de estar arriba en el ranking”, siempre junto a los intervalos de incertidumbre, el tamaño/consistencia de la evidencia y el riesgo de sesgo.
El valor añadido del trabajo es que integra analgesia y tolerancia, no solo dolor. Para náuseas y vómitos, 13 estudios aportaron datos y, frente al control, ACE (OR=0.06; IC95% 0 a 0.37) y EA+AP (OR=0.08; IC95% 0.01 a 0.28) redujeron significativamente la incidencia. En el ranking SUCRA de este desenlace, ACE quedó en primer lugar (87.7) y EA+AP en segundo (85.1). Para estreñimiento inducido por opioides, 11 estudios reportaron resultados y mostraron reducción significativa frente a control para EA+AP (OR=0.05; IC95% 0.01 a 0.18), TEAS (OR=0.22; IC95% 0.05 a 0.81) y ACE (OR=0.10; IC95% 0.02 a 0.34). El SUCRA colocó EA+AP como la opción con mayor probabilidad de ser la mejor para estreñimiento (93.5).
En términos de relevancia clínica, el mensaje más sólido no es que una técnica concreta “gana” el ranking, sino que, en el conjunto de estos RCTs, añadir modalidades de acupuntura a la analgesia convencional se asocia a mayor probabilidad de respuesta clínica y a menor incidencia de efectos adversos clásicos de opioides. Lo que queda menos resuelto es la magnitud cuantitativa del beneficio en dolor (puntos en EVA/NRS), porque el desenlace principal se expresa como “respuesta” y combina criterios cuantitativos y subjetivos. Para un clínico, esto significa que el trabajo es útil para orientar hipótesis y selección pragmática (por ejemplo, EA+AP cuando el estreñimiento es dominante, o estrategias tipo MA+MOX si se busca equilibrio), pero no es una base definitiva para afirmar superioridades finas entre técnicas sin ensayos multicéntricos, con reporte estandarizado y outcomes cuantitativos comparables.
Referencia:
Wang X, Shen Q, Hu X, Yu X, Erasmus SR, Gong L, Liu J, Fan W, Liang Y. Efficacy and Safety of Acupuncture Combined with Conventional Drug Therapy for the Treatment of Cancer-Induced Bone Pain: A Network Meta-Analysis of Randomized Controlled Trials. J Pain Res. 2025 Dec 17;18:6807-6826. Doi: 10.2147/JPR.S550454. PMID: 41438386; PMCID: PMC12719628.
 Fuente
Fuente Dr. Beltran Carrillo
Dr. Beltran Carrillo