La migraña episódica (menos de 15 días de cefalea al mes) no solo afecta a la salud; también tiene un impacto económico importante, en gran parte por la pérdida de productividad. En este contexto, un estudio canadiense plantea una pregunta muy concreta: si comparamos acupuntura con profilaxis farmacológica y con no recibir tratamiento preventivo activo, ¿cuál ofrece mejor relación entre lo que cuesta y lo que aporta en salud a lo largo del tiempo?
Para responder, los autores construyen un modelo de decisión seguido de un modelo de Markov con tres estados (“mantener tratamiento”, “abandonar” y “muerte”), con ciclos anuales y horizonte temporal de por vida. Asumen un esquema inicial de 6 sesiones (1/semana durante 6 semanas) y, para mantener el efecto, 15 sesiones/año, basado en uso observado y validación por expertos. La evaluación se hace desde dos perspectivas: la del pagador sanitario (solo costes directos) y la social (directos + costes indirectos, especialmente productividad). Además, descuentan costes y resultados un 1,5% anual, siguiendo recomendaciones canadienses.
Aquí conviene explicar qué significa “coste-utilidad” con un concepto clave: el QALY (quality-adjusted life year). Un QALY es “un año de vida ajustado por calidad”: 1 año en salud perfecta equivale a 1 QALY; vivir un año con una calidad de vida del 0,5 equivale a 0,5 QALYs. Esto permite comparar intervenciones muy diferentes usando una misma unidad, porque combina cantidad y calidad de vida. En migraña, el modelo traduce “menos días de migraña” en cambios de utilidad (por ejemplo, utilidad en día con migraña vs día sin migraña) y así estima QALYs acumulados.
El “precio” de ganar QALYs se resume con el ICER (incremental cost-effectiveness ratio), que es:
ICER = (Coste extra) / (QALYs extra).
Un ICER de 35.000 $/QALY significa que, frente al comparador, cada QALY adicional “cuesta” 35.000 dólares. Luego se compara con un umbral de disposición a pagar (WTP), muy usado en Canadá y otros entornos (p. ej., 50.000 $/QALY en muchos análisis).
En el caso base, desde la perspectiva del sistema sanitario, la acupuntura se sitúa en rangos compatibles con “coste-efectiva” frente a ambos comparadores: 35.060 $/QALY vs no tratamiento activo y 47.128 $/QALY vs profilaxis farmacológica. La profilaxis farmacológica frente a no tratamiento activo tiene un ICER inferior (14.592 $/QALY), lo que sugiere que, mirando solo costes directos sanitarios, también es una alternativa eficiente.
Lo más llamativo aparece cuando el análisis se hace desde la perspectiva social. Ahí, la acupuntura resulta dominante frente a las otras dos estrategias: es decir, más efectiva y menos costosa cuando se incorporan costes indirectos (principalmente productividad). En otras palabras, aunque la acupuntura tenga un coste directo (sesiones), el modelo estima que la reducción de días de migraña reduce más todavía el coste por pérdida de productividad, inclinando el balance global a favor de la acupuntura.
¿De dónde sale el “efecto clínico” que alimenta el modelo? Lo toman de una revisión Cochrane (Linde et al., 2016) centrada en migraña episódica: frente a no tratamiento preventivo, la acupuntura se asocia con 1,75 días menos de migraña al mes (IC 95% 1,07–2,43). Frente a profilaxis farmacológica, la diferencia media es menor (0,41 días menos/mes) y con un intervalo que incluye 0 (−0,08 a 0,9), lo que sugiere eficacia similar en ese contraste concreto dentro de ese cuerpo de evidencia.
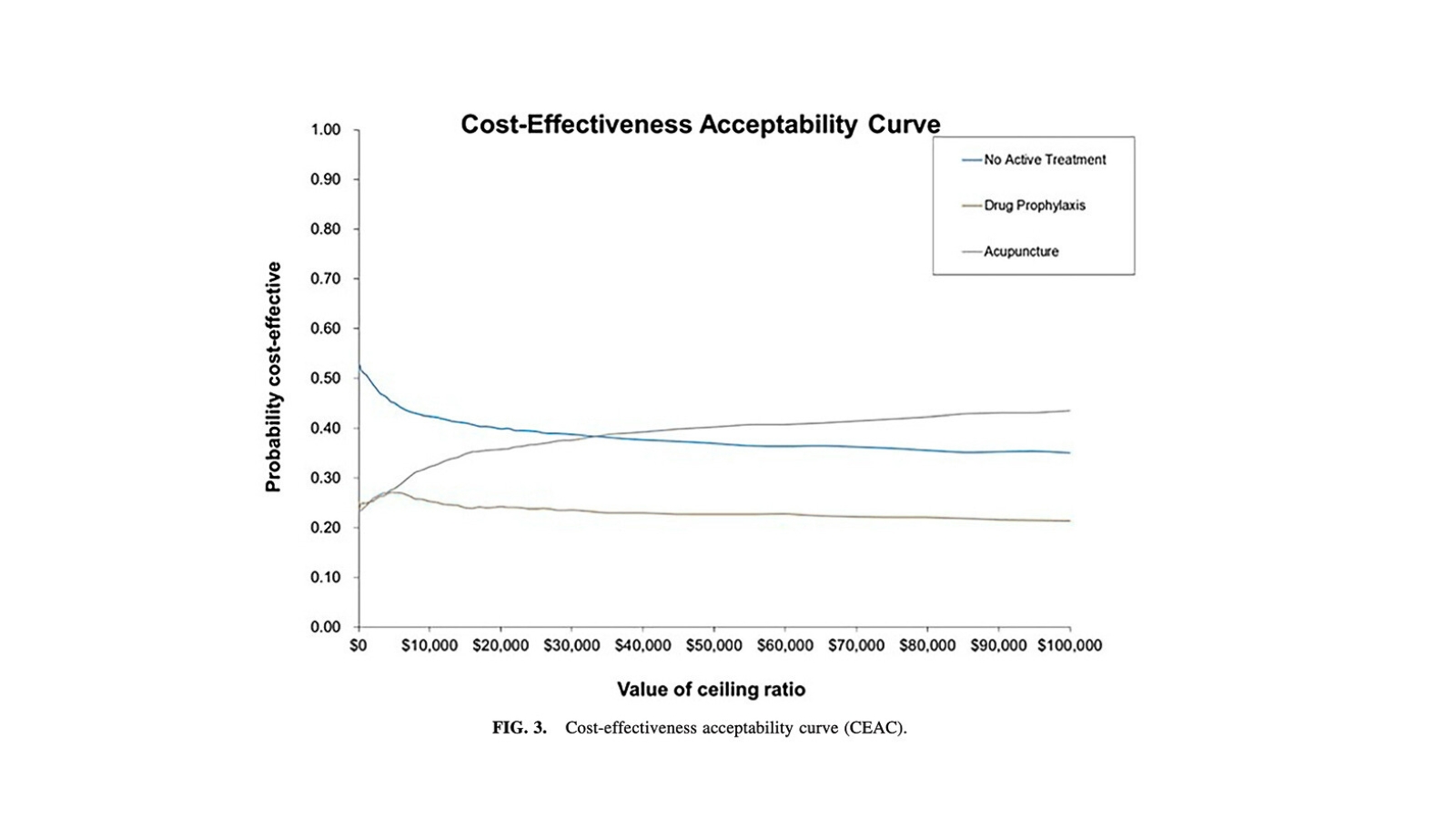
Como siempre, hay incertidumbre, y aquí entra un gráfico que suele ser muy útil para explicar decisiones reales: la curva de aceptabilidad coste-efectividad (CEAC). En lugar de dar “un único ICER”, los autores hacen un análisis de sensibilidad probabilístico (PSA): simulan muchas veces el modelo variando parámetros según distribuciones (costes, utilidades, efecto clínico, etc.). Con esto estiman la probabilidad de que cada estrategia sea la más coste-efectiva para distintos umbrales WTP. A un WTP de 50.000 $/QALY, la acupuntura es coste-efectiva en ~40% de las simulaciones, la profilaxis farmacológica en ~23% y no tratamiento activo en ~37%. Es decir: con esa disposición a pagar, la acupuntura es la opción con mayor probabilidad de ser la mejor, aunque no “gane” en todas las simulaciones.
El estudio también prueba escenarios (horizontes temporales más cortos, tasas de abandono distintas, descuento). Desde la perspectiva sanitaria, por ejemplo, con horizontes de 5 y 10 años la acupuntura frente a profilaxis farmacológica puede dejar de ser claramente coste-efectiva (ICER sube), mientras que desde la perspectiva social la acupuntura mantiene ventaja o mejora, coherente con que los beneficios económicos ligados a productividad se “acumulan” con el tiempo.
Por último, un concepto poco comentado pero muy potente es el EVPI/EVPPI: el “valor esperado de tener información perfecta” (total o parcial). Traducido: ¿cuánto dinero “merecería la pena” invertir en investigación adicional para reducir la incertidumbre y evitar decisiones subóptimas? En este trabajo, los parámetros con mayor “valor de información” son, sobre todo, la efectividad clínica de la acupuntura frente a no tratamiento y frente a profilaxis farmacológica, lo que encaja con la idea de que mejorar la precisión del efecto (y su duración real) sería lo que más afinaría las decisiones.
Referencia:
Wu EC, Hancock-Howard R, Chan BCF, Coyte PC. Cost-Utility Analysis of Acupuncture for the Prevention of Episodic Migraine from a Lifetime Canadian Health System and Societal Perspective. Med Acupunct. 2025 Dec 8;37(6):466-478. doi: 10.1089/acu.2024.0102. PMID: 41573160; PMCID: PMC12820661.
 Fuente
Fuente Dr. Beltran Carrillo
Dr. Beltran Carrillo