El ictus isquémico es un evento agudo frecuente y potencialmente devastador, asociado tanto a mortalidad como a discapacidad persistente y complicaciones a largo plazo. En este escenario, resulta especialmente interesante evaluar intervenciones que puedan implementarse durante la hospitalización, cuando se decide la intensidad del manejo agudo y se inicia la rehabilitación temprana, y que además se asocien a desenlaces clínicamente “duros”, como la mortalidad.
Este estudio taiwanés aborda precisamente esa cuestión desde un enfoque de práctica real. Incluye a pacientes adultos (≥20 años) hospitalizados con un nuevo diagnóstico de ictus isquémico entre 2017 y 2020, con seguimiento de mortalidad hasta un año tras el ingreso índice. La exposición se definió de forma pragmática: un “grupo acupuntura” formado por quienes recibieron acupuntura durante la hospitalización y un “grupo sin acupuntura” formado por el resto. En total, se analizaron 1.455 pacientes; 348 recibieron acupuntura intrahospitalaria y 1.107 no la recibieron. El planteamiento responde a un vacío frecuente en la literatura: la mayoría de estudios previos han evaluado acupuntura en fase subaguda o crónica, habitualmente en consultas externas; aquí, en cambio, la intervención se sitúa dentro del periodo de ingreso, lo que la hace potencialmente integrable en protocolos de rehabilitación precoz y reproducible en futuras evaluaciones.
Las comparaciones basales muestran un punto crítico para la interpretación. Aunque no se observan diferencias relevantes en la mayoría de comorbilidades, el grupo que recibió acupuntura presentaba una mayor discapacidad al ingreso: el 84,5% tenía una puntuación de Rankin modificada (mRS) entre 3 y 6 frente al 65,8% del grupo sin acupuntura. Durante la hospitalización también se registraron diferencias claras en la intensidad del manejo: el grupo con acupuntura recibió con mayor frecuencia rTPA (13,2% vs 6,7%) y, sobre todo, presentó una tasa mucho más alta de rehabilitación intrahospitalaria (94,5% vs 63,8%). Este patrón sugiere que la acupuntura puede estar asociada a un contexto asistencial más intensivo o a una mayor probabilidad de entrar en circuitos de rehabilitación, una posibilidad que debe considerarse al discutir causalidad.
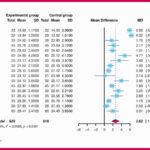
El análisis principal utiliza modelos de Cox para estimar hazard ratios (HR) de mortalidad. El HR es una medida propia de análisis de supervivencia que compara el “riesgo instantáneo” de fallecer entre dos grupos a lo largo del tiempo de seguimiento. Un HR de 1 indica ausencia de diferencia; valores inferiores a 1 indican menor riesgo en el grupo expuesto (en este caso, acupuntura) y valores superiores a 1 indican mayor riesgo El intervalo de confianza al 95% (IC95%) expresa la incertidumbre de la estimación; si el IC95% incluye 1, el resultado no se considera estadísticamente concluyente.
Los resultados muestran un patrón consistente hacia menor mortalidad en el grupo con acupuntura. A 3 meses, el HR ajustado fue 0,46 (IC95% 0,20 – 1,06); a 6 meses, 0,52 (IC95% 0,24 – 1,12); y a 12 meses, 0,45 (IC95% 0,22 – 0,93). Es decir, en el análisis ajustado el grupo con acupuntura presentó aproximadamente un 55% menos de riesgo instantáneo de fallecer durante el año posterior al ictus, con significación estadística únicamente en el punto de 12 meses, ya que el IC95% en ese momento no incluye 1. Esta tendencia temporal es relevante: a corto plazo los intervalos de confianza aún son compatibles con ausencia de efecto, mientras que el resultado a un año se consolida como asociación significativa.
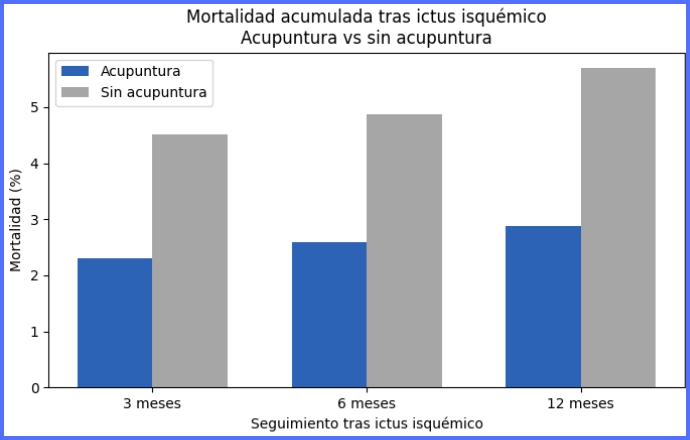
Además de la lectura basada en HR, el estudio permite traducir la magnitud a proporciones acumuladas, más intuitivas. A 12 meses, fallecieron 10 de 348 pacientes en el grupo acupuntura (≈2,9%) y 63 de 1.107 en el grupo sin acupuntura (≈5,7%). La diferencia absoluta es de aproximadamente 2,8 puntos porcentuales menos de mortalidad a un año en el grupo con acupuntura. Esta conversión no sustituye al análisis de supervivencia, pero ayuda a dimensionar clínicamente el hallazgo.
La clave interpretativa reside en el término “ajustado”. Los autores no se limitan a comparar mortalidad bruta, sino que introducen un modelo multivariante para controlar posibles factores de confusión. Ajustan por sexo y edad y por variables con p<0,2 en el análisis basal, incluyendo hiperlipidemia, insuficiencia renal, trastornos mentales, uso de anticoagulantes, rTPA, fármacos hipolipemiantes, terapia endovascular (EVT), rehabilitación y mRS basal. El objetivo es aproximarse a una comparación más justa entre grupos con perfiles clínicos similares, aunque, como en cualquier estudio observacional, siempre existe la posibilidad de confusión residual por variables no medidas o medidas con error (por ejemplo, intensidad real de rehabilitación, fragilidad, soporte familiar, decisiones clínicas no registradas o características de los pacientes que predisponen a aceptar y recibir acupuntura). Aun con estas limitaciones, el trabajo aporta dos elementos de interés. Primero, se centra en acupuntura durante hospitalización, un periodo clínicamente operativo y coherente con la lógica de intervención temprana, que además podría estandarizarse en ensayos posteriores. Segundo, el desenlace principal es mortalidad, lo que reduce la dependencia de medidas subjetivas y eleva la relevancia clínica del hallazgo. El hecho de que el grupo con acupuntura presentara mayor discapacidad al ingreso y aun así mostrara menor mortalidad ajustada a un año refuerza la necesidad de investigar la asociación con diseños comparativos más robustos, evitando interpretaciones simplistas basadas únicamente en sesgo por “mejor pronóstico basal”. En conjunto, la evidencia de este estudio debe leerse como una asociación clínicamente relevante entre acupuntura intrahospitalaria y menor mortalidad a 12 meses tras ictus isquémico, con una señal consistente pero no concluyente a 3 y 6 meses. La siguiente etapa natural sería confirmar estos resultados mediante ensayos clínicos o diseños cuasi-experimentales con mejor control de confusión, definición explícita de “dosis” (frecuencia y número de sesiones durante ingreso) e integración protocolizada con rehabilitación temprana, de forma que pueda determinarse si la reducción observada en mortalidad refleja un efecto causal o un marcador de un conjunto más amplio de cuidados. Referencia: Zheng LC, Wang YF, Yin CH, Chen JS, Chen YS, Hsieh YP, Lin PC. Acupuncture for inpatients with ischemic stroke in Southern Taiwan: real-world data. BMC Complement Med Ther. 2026 Jan 7. doi: 10.1186/s12906-025-05239-5. Epub ahead of print. PMID: 41495730.
 Fuente
Fuente Dr. Beltran Carrillo
Dr. Beltran Carrillo