El deterioro cognitivo post-ictus (PSCI) engloba un espectro que va desde dificultades leves de atención y memoria hasta una demencia establecida tras un ictus isquémico o hemorrágico. Es un problema frecuente y persistente: una proporción relevante de pacientes presenta deterioro ya en las primeras semanas, y en muchos casos el déficit continúa meses o años después, condicionando autonomía, reinserción social y carga del cuidador.
En este contexto, el artículo de Zhang X et al. (Front Neurol. 2025) analiza un escenario clínico realista: no compara “acupuntura vs nada”, sino el valor añadido de sumar acupuntura a estimulación magnética transcraneal repetitiva (rTMS) (y al tratamiento convencional/rehabilitación) frente a controles que reciben tratamiento convencional con o sin rTMS. La premisa es plausible: rTMS se usa como herramienta neuromoduladora no invasiva para facilitar recuperación neuronal, y la acupuntura se postula como cointervención con potencial neuroprotector y modulador.
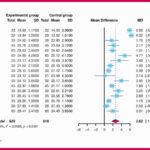
La revisión incluyó 16 ensayos clínicos aleatorizados con 1.058 pacientes, tras una búsqueda amplia en cuatro bases occidentales y cuatro chinas hasta julio de 2025. Este detalle metodológico importa porque, en intervenciones como acupuntura, una parte sustancial de la literatura se publica fuera de los circuitos anglosajones; aquí, al menos, se intenta capturar un mapa más completo de la evidencia disponible.
Los resultados principales señalan un beneficio consistente a favor de la combinación. En términos de respuesta clínica global, cinco estudios (349 pacientes) mostraron una mayor tasa de eficacia clínica con acupuntura + rTMS: RR 1,29 (IC95% 1,08 a 1,55). En rendimiento cognitivo, trece estudios (869 pacientes) informaron MoCA, con una ganancia media de +2,95 puntos (IC95% 2,37 a 3,53). Nueve estudios (492 pacientes) evaluaron MMSE, con una mejora de +2,89 puntos (IC95% 2,13 a 3,64). En una patología donde pocos puntos pueden marcar diferencias prácticas en orientación, atención o capacidad de seguir instrucciones, mejoras de este orden son clínicamente verosímiles como cambio percibible, aunque su significado exacto depende del punto de partida, del nivel educativo y del momento evolutivo post-ictus.
El impacto no se limita a escalas cognitivas. En funcionalidad, la combinación mostró aumentos en Índice Barthel Modificado de +10,86 puntos (IC95% 7,79 a 13,94) y en ADL de +15,33 puntos (IC95% 10,06 a 20,61). En la práctica rehabilitadora, movimientos de 10/15 puntos en escalas de actividad diaria suelen traducirse en mayor independencia en tareas básicas, menor supervisión y, por tanto, un efecto que trasciende la estadística y entra en el terreno de la carga real del hogar.
El artículo también aporta medidas “mecanísticas” que ayudan a entender coherencia biológica, aunque no deban sobreinterpretarse como desenlaces clínicos. En potenciales evocados, el P300 mostró una reducción de latencia (MD -18,18) y aumento de amplitud (MD +1,55), interpretables como procesamiento cognitivo más eficiente (respuesta más rápida y de mayor magnitud ante estímulos). En biomarcadores, se observó reducción de NSE (asociado a lesión/estrés neuronal) con SMD -1,26 y aumento de BDNF (relacionado con plasticidad sináptica) con SMD 0,93. Estos hallazgos, aunque secundarios, encajan con la dirección clínica (mejor cognición y función) y refuerzan una narrativa de posible facilitación de neuroplasticidad.
El rasgo diferencial del trabajo es que no se queda en el meta-análisis convencional. Aplica Trial Sequential Analysis (TSA) para tres desenlaces (tasa de eficacia clínica, MoCA y MMSE), con el objetivo de reducir falsos positivos por acumulación de comparaciones y tamaños muestrales limitados. En términos sencillos, TSA introduce un “listón de evidencia” más exigente: calcula un tamaño de información requerido (RIS) y evalúa si la evidencia acumulada cruza fronteras que justificarían una conclusión robusta. Los autores reportan que la Z acumulada cruza fronteras tradicionales y TSA en los tres desenlaces, y añaden una estadística penalizada como capa adicional de prudencia. La lectura práctica es que, bajo sus supuestos, la señal estadística no parece depender de uno o dos estudios afortunados, sino que mantiene estabilidad a medida que se acumula evidencia.
Como en casi toda la literatura de rehabilitación con intervenciones complejas, hay limitaciones metodológicas inevitables. La figura de riesgo de sesgo muestra que muchas categorías quedan como “inciertas” por falta de detalles (por ejemplo, ocultación de la asignación y cegamientos), algo frecuente en ensayos de acupuntura y también en rTMS aplicada en entornos clínicos. En consonancia, la evaluación GRADE sitúa la certeza global entre moderada y muy baja según outcome, principalmente por limitaciones de los ensayos e inconsistencia/heterogeneidad. Aun así, en MoCA y MMSE no se detectaron señales claras de sesgo de publicación en las pruebas aplicadas (Begg/Egger), lo cual es un punto a favor dentro de este tipo de literatura.
Con todo, el mensaje clínico es razonablemente concreto: en pacientes con PSCI en programas de tratamiento convencional donde ya se utiliza rTMS, añadir acupuntura se asocia a mejoras consistentes en cognición (MoCA/MMSE), en independencia funcional (MBI/ADL) y en medidas compatibles con mejor procesamiento neuronal (P300) y plasticidad (BDNF), con una evaluación TSA que refuerza la robustez estadística de los desenlaces principales. En el terreno donde de verdad importa, recuperar autonomía y capacidad cognitiva útil, esta combinación merece ser considerada como estrategia complementaria, manteniendo a la vez la exigencia de futuros ensayos mejor reportados, con seguimiento más largo y reporte de seguridad más sistemático.
Referencia:
Zhang X, Wang J, Pan W, Sun J, He M, Wang Q, Sun P. Acupuncture combined with repetitive transcranial magnetic stimulation for the treatment of post-stroke cognitive impairment: a systematic review and meta-analysis with trial sequential analysis. Front Neurol. 2025 Dec 12;16:1663452. doi: 10.3389/fneur.2025.1663452. PMID: 41458115; PMCID: PMC12742397.
 Fuente
Fuente Dr. Beltran Carrillo
Dr. Beltran Carrillo