La esquizofrenia y los trastornos del espectro esquizofrénico siguen siendo un reto terapéutico incluso en la era de los antipsicóticos modernos. Los fármacos son la base del tratamiento, pero una proporción relevante de pacientes mantiene síntomas residuales, y el precio clínico puede ser alto en forma de efectos adversos (metabólicos, extrapiramidales, sedación), que a su vez penalizan la adherencia y el pronóstico. En ese escenario, tiene sentido explorar estrategias coadyuvantes que no pretendan sustituir a los antipsicóticos, sino optimizar el balance beneficio–riesgo.
Esta revisión sistemática y metaanálisis reúne 55 ensayos aleatorizados (4.256 participantes) y se plantea dos preguntas clínicas: si la acupuntura añadida a antipsicóticos a dosis estándar mejora resultados frente a antipsicóticos solos, y si podría funcionar como estrategia “ahorradora de dosis” (acupuntura + dosis bajas vs antipsicótico estándar). La búsqueda es amplia (nueve bases, incluyendo registros internacionales y bases de Japón y Corea además de China), y el análisis estadístico es robusto (modelos de efectos aleatorios con REML y estimación Hartung–Knapp–Sidik–Jonkman, priorizando PANSS/BPRS para síntomas globales).
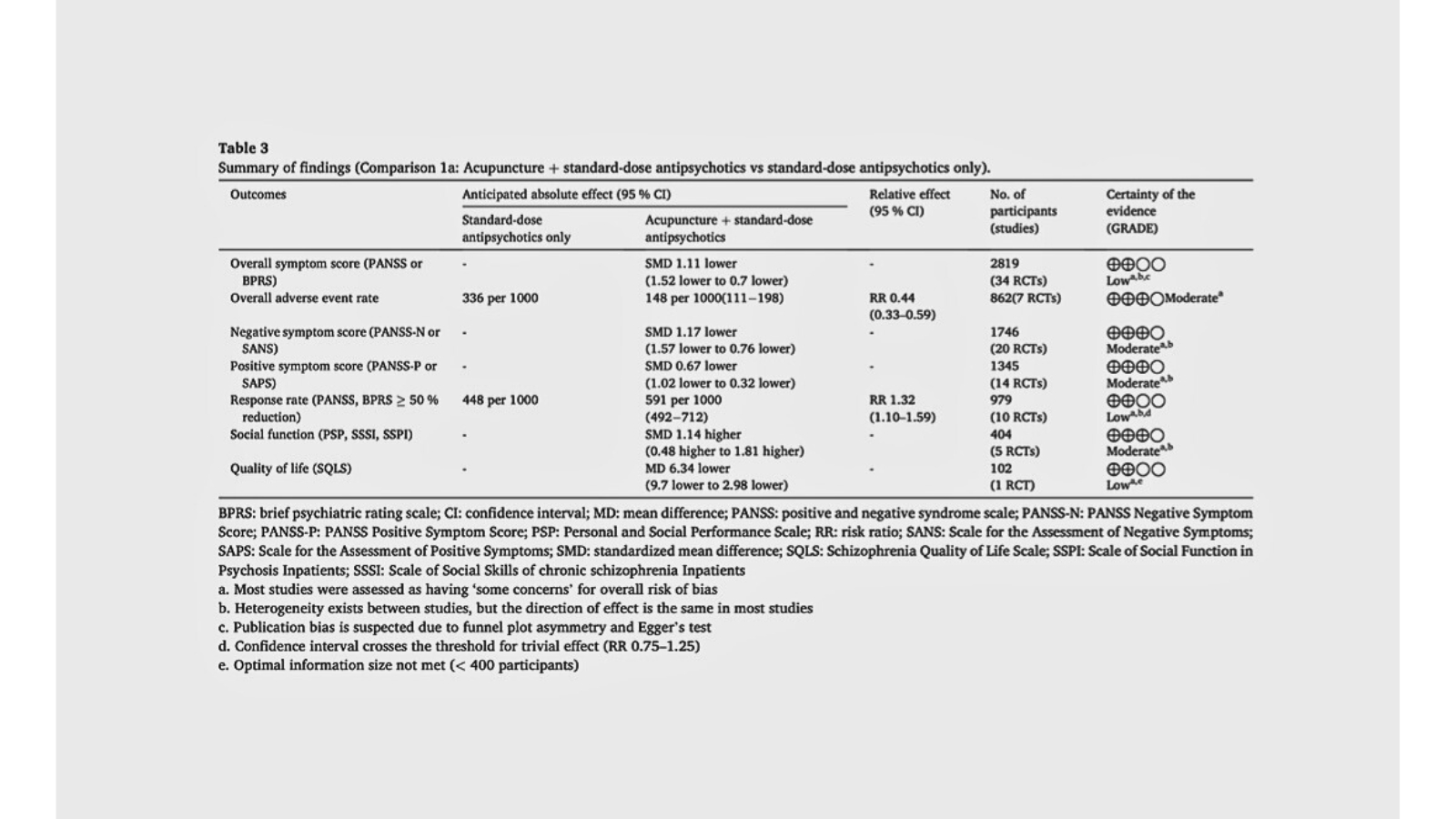
El núcleo del mensaje está en la comparación más práctica: acupuntura + antipsicótico estándar vs antipsicótico estándar solo. En síntomas globales (PANSS o BPRS), el metaanálisis muestra una mejora a favor del grupo combinado: SMD -1,11 (IC95% -1,52 a -0,70), basada en 34 ensayos y 2.819 participantes, con certeza baja según GRADE. Para quien no viva en el mundo de la estadística, conviene explicar qué significa SMD: es una forma de “poner en la misma escala” resultados medidos con instrumentos distintos. Un SMD negativo aquí significa menos síntomas en el grupo con acupuntura añadida, y un valor cercano o superior a 0,8 suele interpretarse como un efecto grande, aunque siempre debe leerse junto al contexto clínico y la calidad de los estudios.
Más allá del síntoma global, lo interesante es que el beneficio no se limita a una dimensión. Los síntomas negativos (PANSS-N o SANS) mejoran con SMD -1,17 (IC95% -1,57 a -0,76; 20 ensayos; certeza moderada), y los síntomas positivos (PANSS-P o SAPS) también mejoran con SMD -0,67 (IC95% -1,02 a -0,32; 14 ensayos; certeza moderada). La respuesta clínica definida como ≥50% de reducción en PANSS/BPRS es más probable con acupuntura coadyuvante (RR 1,32; IC95% 1,10 – 1,59; 10 ensayos; certeza baja). Y, quizá lo más “trasladable” a práctica diaria, hay señal de mejora funcional: puntuaciones de función social (PSP/SSSI/SSPI) con SMD 1,14 (IC95% 0,48 – 1,81; 5 ensayos; certeza moderada).
Sin embargo, el resultado que más cambia la conversación clínica no es necesariamente el tamaño del efecto sintomático, sino la tolerabilidad. La tasa de eventos adversos “globales” (proporción de participantes con cualquier efecto adverso durante el periodo de tratamiento) se reduce de forma marcada cuando se añade acupuntura: RR 0,44 (IC95% 0,33 – 0,59) en 7 ensayos (862 participantes), con certeza moderada y heterogeneidad nula (I²=0%). Aquí el RR es fácil de traducir: un RR de 0,44 implica, en promedio, un 56% menos riesgo relativo de experimentar eventos adversos en el grupo con acupuntura coadyuvante. La tabla de hallazgos resume además un efecto absoluto ilustrativo: 336 por 1.000 con antipsicóticos solos frente a 148 por 1.000 con acupuntura añadida (intervalo 111 – 198). En una condición donde la adherencia es un determinante mayor de recaídas y rehospitalización, esta señal merece atención.
El punto interpretativo delicado, y que conviene decir con precisión, es el análisis frente a sham. Los estudios que comparan acupuntura + antipsicóticos frente a sham + antipsicóticos no muestran diferencias significativas en síntomas globales, y los autores lo interpretan como posible predominio de efectos no específicos. Aquí es importante no dar ese salto lógico automático: en acupuntura, muchos “sham” no son fisiológicamente inertes (punción superficial, puntos no clásicos, estimulación cutánea), y pueden inducir respuestas neuromoduladoras medibles. En ese escenario, la ausencia de diferencia no necesariamente invalida el efecto clínico observado frente a “antipsicóticos solos”; puede indicar que el control sham es un comparador activo que reduce el contraste entre grupos. Dicho de otra forma, si el sham “hace algo”, ambos brazos mejoran y el ensayo pierde capacidad para demostrar superioridad específica, aunque siga existiendo un beneficio pragmático de añadir una intervención de estimulación somática estructurada. Este matiz es particularmente relevante en psiquiatría, donde el contexto terapéutico y la interacción clínica ya forman parte de la intervención “real” que reciben los pacientes.
Respecto a la segunda pregunta, usar acupuntura para reducir dosis de antipsicóticos, el conjunto de estudios no apoya una estrategia de “dose-sparing” de forma convincente, y el propio artículo es prudente en esta conclusión. En cambio, donde sí parece haber un espacio clínico claro es en el modelo coadyuvante: mantener antipsicótico estándar y añadir acupuntura como intervención complementaria orientada tanto a síntomas como, especialmente, a tolerabilidad y funcionalidad.
En síntesis, esta RS/MA aporta una señal clínicamente interesante: añadir acupuntura a antipsicóticos a dosis estándar se asocia a mejoría de síntomas (globales, negativos y positivos) y, de manera destacada, a una reducción consistente de eventos adversos, con certeza moderada para este último desenlace. En una patología donde el objetivo no es solo reducir puntuaciones en escalas, sino sostener tratamientos a largo plazo y mejorar funcionamiento, este perfil “eficacia + tolerabilidad” es precisamente el tipo de resultado que puede justificar estudios pragmáticos multicéntricos con controles bien diseñados y medidas de adherencia, recaída y calidad de vida como endpoints primarios.
 Fuente
Fuente Dr. Beltran Carrillo
Dr. Beltran Carrillo